■救急病院へのしわ寄せ防げ
療養病床の再編は、救急医療に、思わぬひずみを生んでいます。“社会的入院”を排除したものの、自宅や施設に戻った高齢者が再び医療機関に送られると、病状安定後も受け入れ先が見つからず、ベッドが満床に。新たな急患を受け入れられないケースが増えているのです。事態の打開を図ろうと、大阪では、救急医療と療養病床の連携という試みが始まりました。(篠原那美)
大阪市のほぼ中央、大阪城を間近に臨む国立病院機構大阪医療センターは、年間約1000件の救急患者を受け入れる。しかし、府民の命を預かる救急現場で、救急患者を受け入れられない事態が増えている。
「受け入れたくても、ベッドに空きがないから、受け入れられない」。救命救急センター診療部長、定光大海氏は苦渋の表情をにじませた。
同センターで「受け入れ不能」が増え始めたのは、平成18年12月から。19年度は年間1083人の救急患者を受け入れたが、対応を断ったケースも600件以上にのぼった。
背景にあるのは、救急病床での長期入院の増加だ。転棟・転院先が見つからず、入院が1カ月以上に及んだケースが22例、そのうち6カ月以上が2例あった(19年度)。
長期入院者の中には、自殺企図のある患者や脊椎(せきつい)損傷などの重症患者もいるが、医療依存度の低い寝たきりの高齢者も増えているという。
「例えば、夏になると急激に増えるのが熱中症のお年寄り。一人暮らしで、ヘルパーさんが家で倒れているのを発見し、救急車で運ばれてくる。熱中症自体は救急で扱う事案だが、処置をすれば病状は安定する。でも、転院先が見つからない。無理やり、自宅に帰しても、家族がいないから、また熱中症で運ばれてきてしまう。出すに出せず、長期入院になってしまう」。同センターの医療ソーシャルワーカーは、そう話す。
◇ ◇ ◇
救急病院で治療を終えた患者の転院が、困難なのはなぜか。大きな要因に挙げられるのが、療養病床再編を含む医療費抑制策の一環として、国が18年7月に導入した「医療区分」だ。
医療区分とは、患者を医療の内容や身体機能(ADL)で区別し、診療報酬に差をつける制度。
「二次、三次救急から受け入れを要請されるのは、病状が安定している患者。診療報酬の低い医療区分1がほとんどなので、経営を考えると受け入れが難しい」と、東京都日野市の医療法人社団「康明会」の遠藤正樹事務局長は説明する。
康明会が運営し、療養病床96床をもつ日野田中病院でも、その傾向が顕著だ。同病院が、医療区分制度導入前の1年間(17年7月〜18年6月)に二次、三次救急から受け入れた入院件数は127件。ところが、制度導入1年後には99件(22%減)、2年後には72件(43%減)と、受け入れは加速度的に減っている。医療の必要性の比較的低い人を受け入れる医療機関がなくなっているわけだ。
遠藤氏は「二次、三次救急から受け入れた患者については、医療区分が低くても報酬を加算するなど、何らかの対策がなければ、状況は変わらない」と危機感を募らせる。
◇ ◇ ◇
療養病床再編が、介護難民のみならず、救急難民まで生みかねないと、大阪では新たな試みが始まった。
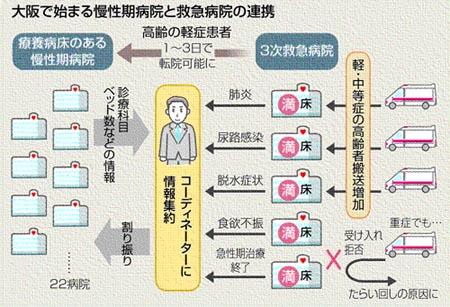
大阪医療センターなど府内の三次救急医療機関の5病院と、療養病床をもつ22の慢性期病院が連携。脱水症状や肺炎などの軽症の高齢者や、急性期の治療を終えた患者を慢性期病院が引き受け、救急病院が軽症患者で満床になるのを防ぐ狙いだ。
三次救急と慢性期病院をつなぐコーディネーターが、患者の症状や空きベッドの状況など、双方の情報を集約。転院手続きを簡略化し、これまで7〜10日間かかっていた作業を1〜3日間で終える態勢を整えるという。
療養病床をもつ病院などで構成する日本慢性期医療協会の武久洋三会長は、連携の意義について、こう話す。
「介護施設や在宅療養の高齢者が急変した場合、とりあえず、三次救急に運ばれているが、たいていの症例が、救急より療養病床が得意とする分野。医療区分の低い人を受け入れるのは経営的に厳しいが、22病院の空きベッドを有効活用することで、社会的な責任を果たしたい。療養病床の果たす役割を多くの人に認識してもらえれば、国の削減方針の見直しを求める声も自然と増えてくるのではないか」
(2009/01/07)